Odată pătruns în celula gazdă, noul coronavirus, SARS CoV-2, responsabil de maladia COVID-19, declanșează un răspuns imun extrem de complex din partea organismului infectat. O componentă importantă a acestui răspuns imun este producerea de anticorpi antivirus, respectiv anticorpi îndreptați specific asupra proteinelor structurale (dar nu numai) ale virusului.
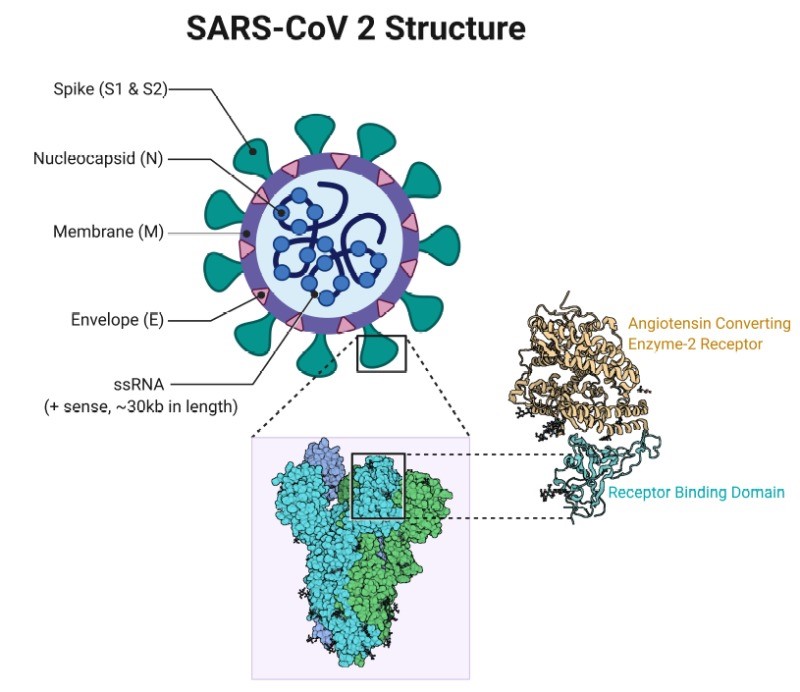
Apariția acestor anticorpi este determinată de capacitatea imunogenică a acestor proteine. Ce sunt acești anticorpi? Ca structură, sunt imunoglobuline aparținând claselor A, M, G, D, E, iar ca țintă, sunt îndreptați asupra proteinelor N, M, E si S, notează dr. Roxana Vasilescu pentru medlife.ro.
Proteina N protejează virusul de celula gazdă și este esențială în replicarea virală
Proteina N este proteina care încapsulează ARN-ul viral și îl protejează de mediul celulei gazdă. Pe lângă rolul protector, proteina N are rolul de a media transcrierea genomului viral, fiind esențială în replicarea virală. Proteina N conține două domenii distincte de legare a ARN viral: domeniul N-terminal (NTD) și domeniul C terminal (CTD) legate între ele printr-o regiune slab structurată (SRD). Proteina N este o proteină puternic imunogenă, anticorpii îndreptați împotriva ei fiind un marker serologic important în evidențierea răspunsului imun la infecția virală cu SARS CoV-2.
Proteina S are 2 subunități care fac posibilă atașarea virusului de celulă
Proteina S are o structură extrem de complexă. Este o glicoproteină homotrimerică, fiecare monomer al proteinei Spike fiind la rândul lui format din 2 subunități: S1 și S2, responsabile de atașarea și fuziunea virusului cu celula gazdă. De legarea propriu-zisă la celula gazdă este responsabil un subdomeniu al subunității S1, respectiv RBD (Receptor Binding Domain), domeniu ce acționează specific cu receptorul gazdei, ACE2 (Angiotensine Conversing Enzyme 2). Subunitatea S2 este o “mașinărie” ce activează mecanisme enzimatice ce fac posibilă pătrunderea virusului în celula gazdă.
Deși domeniul RBD al subunității S1 este mai expus decât “complexul de fuziune” S2, ceea ce îl face subiect important al supravegherii imune din partea organismului gazdă cu producerea anticorpilor neutralizanți îndreptați împotriva RBD, complexul de fuziune S2 este puternic populat cu glicani N-terminali, făcând astfel concurență redutabilă cursei răspunsului imun al organismului gazdă privind anticorpii de neutralizare. La această concurență se adaugă și glicanii N-terminali aflați chiar la nivelul subunității S1. Cu alte cuvinte, structura proteinei Spike oferă un număr redutabil de locuri antigenice (la nivel de subunitate S1, domeniu RBD, subunitate S2, etc) unde se produc anticorpi de neutralizare, respectiv anticorpi care să împiedice atașarea și pătrunderea virusului în celula gazdă.
Vaccinurile duc la producerea de anticorpi anti-S
Actualele vaccinuri disponibile și care au început sa fie utilizate peste tot în lume, și în România, sunt vaccinuri care induc în organismul primitor sinteza de anticorpi de neutralizare, respectiv anticorpi anti-Spike care să împiedice aderarea si pătrunderea virusului în celula gazdă, deci să împiedice multiplicare acestuia.
Variantele actuale utilizate ale vaccinurilor mARN (Pfizer si Moderna) sunt porțiuni din mARN ce dețin informații privind diverse structuri ale proteinei-Spike învelite în nanoparticule de lipid.
Vaccinul Oxford – AztraZeneca conține o variantă modificată de adenovirus la care a fost adăugată gena proteinei Spike a SARS CoV-2.
Ca urmare, aceste vaccinuri se așteaptă să inducă în organismul vaccinat sinteza de anticorpi anti proteina Spike, dar și sensibilizarea celulelor sistemului imun responsabile de sinteza acestor anticorpi.
Cele trei vaccinuri curente nu sunt identice ca structură de determinant antigenic, dar toate trei vor sensibiliza celulele imune și vor genera anticorpi anti-S. La prima doză de vaccin, la un organism care nu a mai fost în contact cu virusul SARS CoV-2, este de așteptat ca răspunsul imun să nu fie foarte intens și prelungit; a doua doză vine să “întărească” memoria celulelor producătoare de anticorpi, astfel încât răspunsul imun să fie de durată și suficient de puternic pentru a neutraliza o viitoare infecție virală.
Testele detectează în sânge anticorpi anti proteină N (nucleocapsida) și S (spike)
Testele detectează în sânge anticorpi anti proteină N (nucleocapsida) și S (spike), pentru că acestea au un rol important în infecția cu SARS CoV-2 și determină o producție importantă de anticorpi. De asemenea, sunt studii care au arătat că anticorpii anti-N pot fi detectați mai devreme și anticorpii anti-S persistă ceva mai mult.
Există o varietate de kituri comerciale ce pun în evidență anticorpi de legare anti-S, ele diferind (uneori major) în structura determinantilor antigeni ce sunt conținuți de reactiv, deci și în tipul de anticorpi detectați (anti-S1/S2, anti-RBD, anti-S trimeric, anti-S1, anti-S, etc) ceea ce poate duce la diferențe de specificitate între kituri, respectiv în rezultatele obținute.
Testele comerciale pun în evidență anticorpi de legare anti-N, anti-S, IgM, IgG sau totali, în funcție de producător și metoda utilizata (ELISA, chemiluminiscenta, fluorescenta, etc).
Unele teste sunt calitative – rezultatul acestora confirmă sau infirmă prezența anticorpilor, fără să precizeze concentrația acestora (se exprima în Index, Ratio sau S/CO), altele sunt cantitative, determinând concentrația anticorpilor exprimată însă prin unități arbitrare (AU sau U), specifice fiecărui producător, sau, în viitor prin BAU/ml. Aceste valori, însă, nu sunt intercomparabile de la un producător la celălalt.




Comentariile sunt oprite pentru acest articol